Fiche santé pathologie - La Sécurité sociale des Expatriés
tétanos
Le conseil de la cfe
La bactérie pénètre dans l'organisme sous forme de spores par une lésion cutanée ou muqueuse souillée. Pour tout savoir sur cette maladie...
auteurs : Frédéric Méchaï et Benjamin Wyplosz
 Attention!
Attention!
Maladie à déclaration obligatoire.
Pour télécharger la fiche de déclaration, cliquez ICI.
 Figure 1. Distribution des cas de tétanos déclarés selon le département de résidence - France 2005-2007
Figure 1. Distribution des cas de tétanos déclarés selon le département de résidence - France 2005-2007
Où la maladie sévit-elle ?
La grande majorité des cas de tétanos dans le monde est associé à la naissance. Ils surviennent dans les pays en développement, chez des nouveau-nés ou des mères, à la suite d'accouchements et de soins postnatals ayant eu lieu dans de mauvaises conditions d'hygiène. Ainsi, en 2002, l'OMS estimait à 213.000 le nombre total de décès provoqués par le tétanos dans le monde, dont 180.000 environ étaient dus au tétanos néonatal et entre 15.000 et 30.000 cas au tétanos maternel.
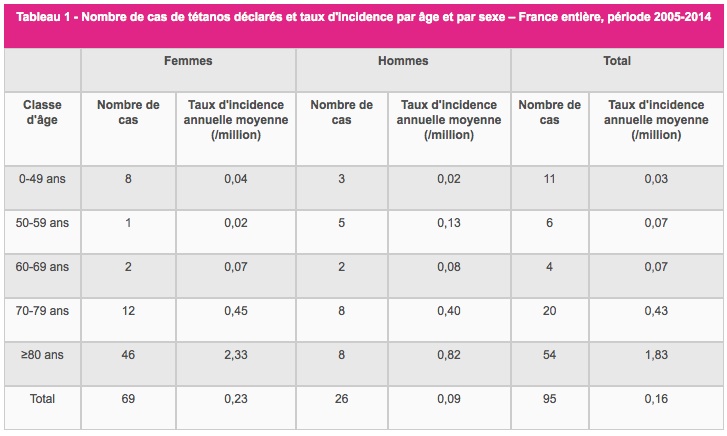
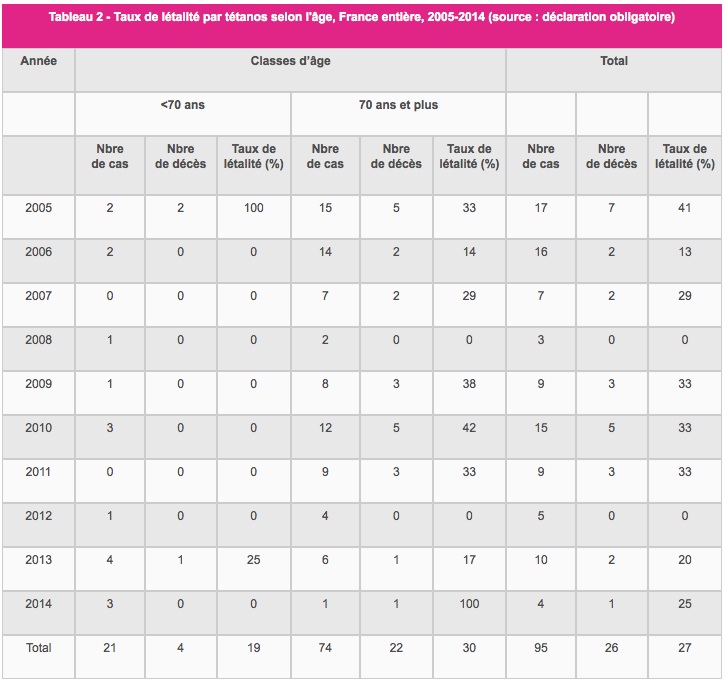
Le tétanos se rencontre aussi chez l'enfant et chez l'adulte suite à des lésions traumatiques. Dans les pays disposant de programmes de vaccination efficaces et de bonnes règles d'hygiène, le tétanos touche encore, en de rares occasions, des gens insuffisamment vaccinés, principalement des personnes âgées. En France, malgré les mesures de prévention, il y a eu 30 cas recensés en 2003 (5 décès), et 4 cas en 2014 (1 décès, soit une létalité de 25%). L'âge médian était de 77 ans.
Figure 2. Tétanos en France 1960 à 2014 : morbidité et mortalité
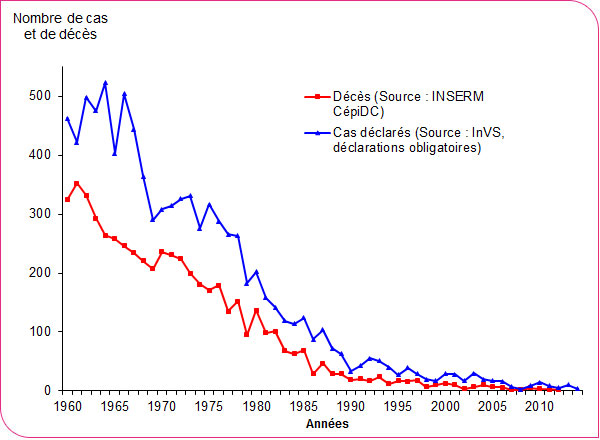
Source : INVS
 Source : INVS
Source : INVS
Comment attrape-t-on le tétanos ?
Clostridium tetani est un bacille anaérobie strict qui persiste dans le milieu environnant sous forme de spore, en particulier dans les sols chauds et humides. Dans des conditions favorables d'anaérobiose (plaie souillée ou nécrotique), la bactérie se multiplie en bacilles producteurs de toxine (tétanospasmine). Des petites plaies négligées ou passées inaperçues peuvent donc être très dangereuses et avoir cicatrisées quand la maladie se déclare. En France, entre 2002 et 2004, 73% des portes d'entrée identifiées étaient des blessures : travaux de jardinage, chute avec plaie souillée de terre, blessure par du matériel souillé, morsure ou griffure d'animaux, accident de la voie publique, piqûre végétale, corps étranger intra-articulaire.
Le tétanos maternel se développe après des accouchements ayant eu lieu dans des mauvaises conditions d'hygiènes ou après des avortements avec des instruments souillés. Le tétanos néonatal est souvent la conséquence de manipulations du cordon ombilical (section, pansement) avec du matériel contaminé chez des enfants nés de mères non immunes (pas de passage transplacentaire d'anticorps immunisants).
 Comment se manifeste le tétanos ?
Comment se manifeste le tétanos ?
La phase d'incubation est de 3 à 21 jours (médiane 7 jours, intervalle 0->60 jours). Il survient ensuite un trismus (contraction involontaire des masséters) qui évolue en 48 h vers la généralisation (phase d'invasion). La contracture s'étend alors à l'ensemble du visage donnant un aspect de faciès sardonique. Le pharynx peut être atteint (dysphagie et salivation) ainsi que les muscles de la nuque et des dos réalisant une position en hyperextension appelée opisthotonos. Sur un fond de contractures permanentes, s'ajoutent des paroxysmes extrêmement douloureux (tétanospasmes) déclenchés par des stimulations minimes (lumière, bruit, toucher), et des troubles dysautonomiques (tachycardie, hypertension) conduisant au décès.
Dans le tétanos néonatal, une incapacité à téter ou à s'alimenter et par des pleurs excessifs précèdent les contractures. C'est sur cet argument qu'est basé le diagnostic clinique de l'OMS : une maladie survenant chez un enfant qui tète et pleure normalement au cours des 2 premiers jours de la vie, mais qui perd cette capacité entre le troisième et le 28e jour et présente des raideurs et des spasmes.
Des formes localisées peuvent survenir chez des sujets anciennement vaccinés. Elles sont limitées à un membre ou au visage.
La létalité globale du tétanos se situe entre 10% et 70%. Sans hospitalisation ni soins intensifs, il est de près de 100% chez les plus âgés et les plus jeunes. Avec des soins de réanimation moderne, il peut être réduit à 10-20%.
 Comment diagnostiquer un tétanos ?
Comment diagnostiquer un tétanos ?
Le diagnostic du tétanos est clinique et doit être fait au stade du trismus. Le malade doit donc être hospitalisé en réanimation en urgence car les risques de généralisation et de décès sont majeurs. Il faut donc insister sur une prise en charge optimale systématique des portes d'entrée potentielles. Il faut profiter de la période d'incubation pour pratiquer une vaccination et une sérothérapie le cas échéant.
 Quels sont les risques ?
Quels sont les risques ?
Les risques dans les pays industrialisés ayant une bonne couverture vaccinale sont faibles et uniquement liés au tétanos d'inoculation. Dans les pays pauvres, le risque de tétanos est majoré par une présence accrue du bacille tétanique (sol chaud et humide).
 Comment se prémunir ?
Comment se prémunir ?
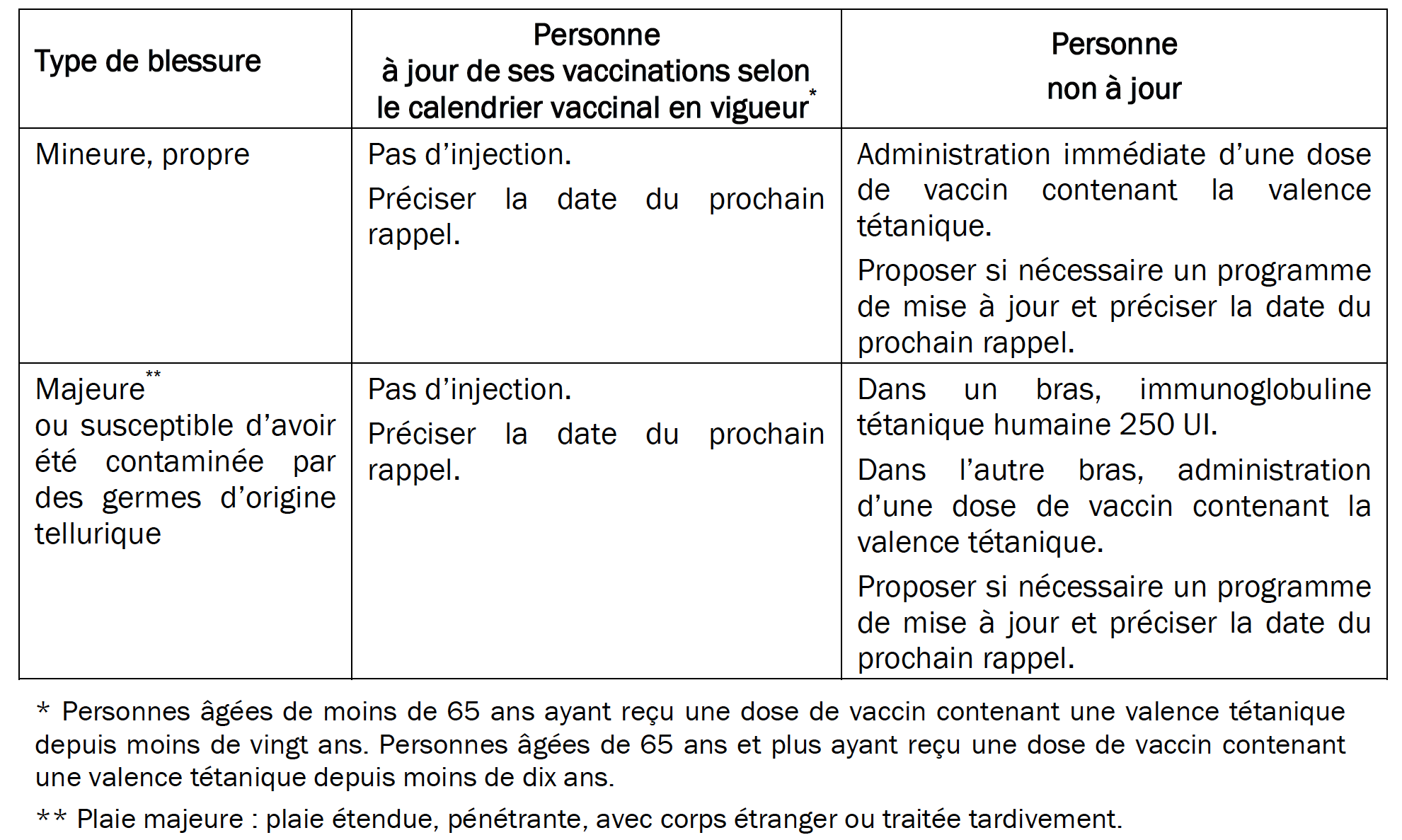
Pour ne pas se contaminer, il faut prendre en charge toutes les plaies, mêmes minimes, selon les recommandations en vigueur (voir tableau).
Il faut vacciner systématiquement tous les sujets qu'ils soient voyageurs ou non. Il n'y a aucune contre-indication, y compris les déficits immunitaires. La vaccination est obligatoire chez l'enfant (voir calendrier vaccinal). La couverture vaccinale diminue avec l'âge car la vaccination utilise une anatoxine (inerte) offrant une protection de durée limitée. Aussi, un voyage est l'occasion de remettre à jour les vaccinations.
- Primovaccination complète chez le nouveau né par 5 doses, de préférence avec des vaccins combinés: 2e, 3e et 4e mois, puis rappel à 1 an et à 5 ans. Rappels à vie tous les 10 ans.
- Primovaccination des enfants jamais vaccinés par 3 doses, de préférence avec des vaccins combinés: 2 injections à 2 mois d'intervalle (J0-M2) puis selon l'âge à 6-7 ans, 11- 13 ans ou > ou = 2 ans après le premier rappel. Rappels à vie tous les 10 ans.
- Primovaccination des adolescents et des adultes par 3 doses, de préférence avec des vaccins combinés: 2 injections à 2 mois d'intervalle (J0-M2) puis à 8-12 mois. Rappels à vie tous les 10 ans.
Les réactions locales mineures sont une douleur et un érythème dans 25 à 85 % des cas, parfois des nodules et très rarement des abcès stériles (1-10 par million de doses administrées). Des réactions générales bénignes à type de fièvre, de douleur et de malaise se produisent chez 0,5 à 1% des vaccinés après les injections de rappel. En général, les réactions locales et générales augmentent avec le nombre de doses reçues. Des manifestations indésirables générales graves telles que des réactions anaphylactiques, et des névrites brachiales sont extrêmement rares, de l'ordre de 1-6 et de 5 à 10 par million de doses administrées, respectivement.
Un titre d'anticorps anti-toxine tétanique > 0,1 UI/mL est considéré protecteur.
 Comment traiter une porte d'entrée ?
Comment traiter une porte d'entrée ?
Recommandations du Ministère de la santé pour la prévention du tétanos (2013)
 RÉFÉRENCES
RÉFÉRENCES
- Le tétanos en France en 2002-2004. BEH 2006;7.
- Le tétanos en France en 2005-2007. BEH 2008;30-31
- Calendrier vaccinal. BEH 2015
- Recommandations sanitaires pour les voyageurs. BEH n° 21-22 du 9 juin 2015
- Pilly E. Maladies infectieuses et tropicales.25e édition 2016.
- Relevé épidémiologique hebdomadaire, Organisation mondiale de la santé, n° 20, 19 mai 2006
- InVS
- Haut conseil de la santé publique: Avis relatif aux rappels de vaccination antitétanique dans le cadre de la prise en charge des plaies 2013

