Fiche santé pathologie - La Sécurité sociale des Expatriés
tuberculose
Le conseil de la cfe
La tuberculose est une maladie transmissible par voie aérienne. Seules les formes pulmonaires et dans certains cas certaines autres formes respiratoires de la maladie sont contagieuses. Quels sont les gestes de prévention ? Comment éviter la maladie ?
auteurs : Frédéric Méchaï et Benjamin Wyplosz
 Qu'est-ce que la tuberculose ?
Qu'est-ce que la tuberculose ?
La tuberculose est une maladie due à une mycobactérie du complexe tuberculosis comprenant Mycobacterium tuberculosis, M. bovis, M. africanum, M. pinnipedii, M. microti, M. caprae et M. canettii.
La tuberculose est une maladie transmissible par voie aérienne. Seules les formes pulmonaires et dans certains cas certaines autres formes respiratoires de la maladie sont contagieuses.
Après avoir été exposées au bacille de la tuberculose, un certain nombre de personnes vont être infectées et environ 10% d'entre elles vont secondairement développer la maladie.
Il y a donc une distinction entre infection et maladie. L'infection ne présente pas de signes cliniques et n'est pas contagieuse.
Le risque de développer la maladie une fois que l'infection a eu lieu est plus important chez les enfants et les personnes immunodéprimées.
Bacille de Koch en microscopie électronique
 Comment l'attrape-t-on ?
Comment l'attrape-t-on ?
Lorsqu'un malade contagieux parle, tousse, éternue ou se mouche, il projette dans l'atmosphère de fines gouttelettes porteuses de bacilles qui seront inhalées par l'entourage. (Il y a environ 3 000 gouttelettes par accès de toux).
L'entrée du bacille dans le corps se fait par les voies respiratoires, puis il va se fixer n'importe où dans l'organisme.
L'atteinte la plus fréquente est au niveau des poumons.
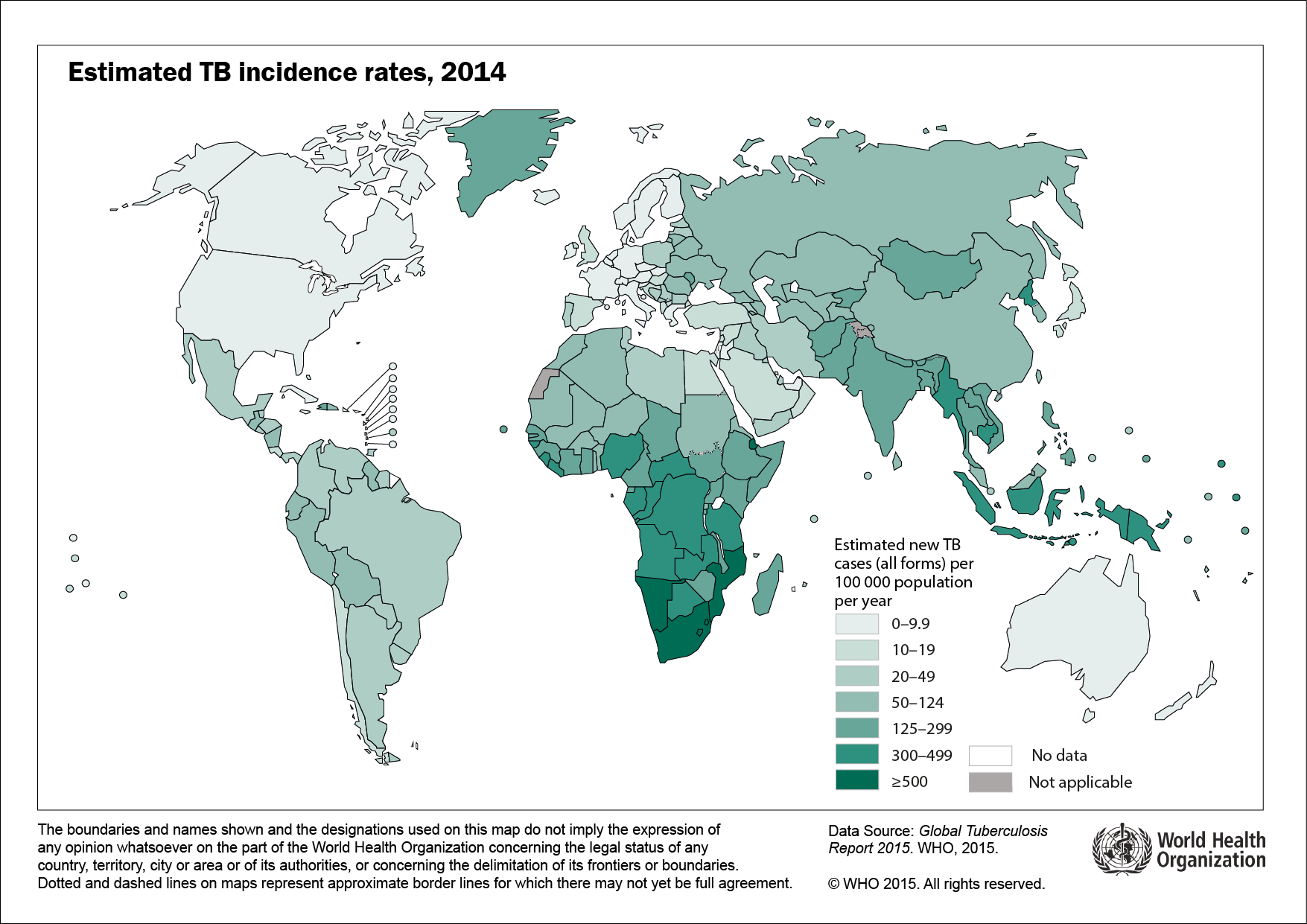
 Épidémiologie de la tuberculos en France et dans le monde
Épidémiologie de la tuberculos en France et dans le monde
L'Organisation Mondiale de la Santé a estimé à environ 9 millions le nombre de nouveaux cas de tuberculose maladie en 2014 (139 pour 100000) et à environ 1,5 millions le nombre de personnes qui en sont décédées. Les formes pulmonaires bacillifères représentent 44% des cas.
Incidence estimée de la tuberculose en 2014, nombre de ca pour 100 000 personnes (OMS, 2015)
Source : OMS 2011
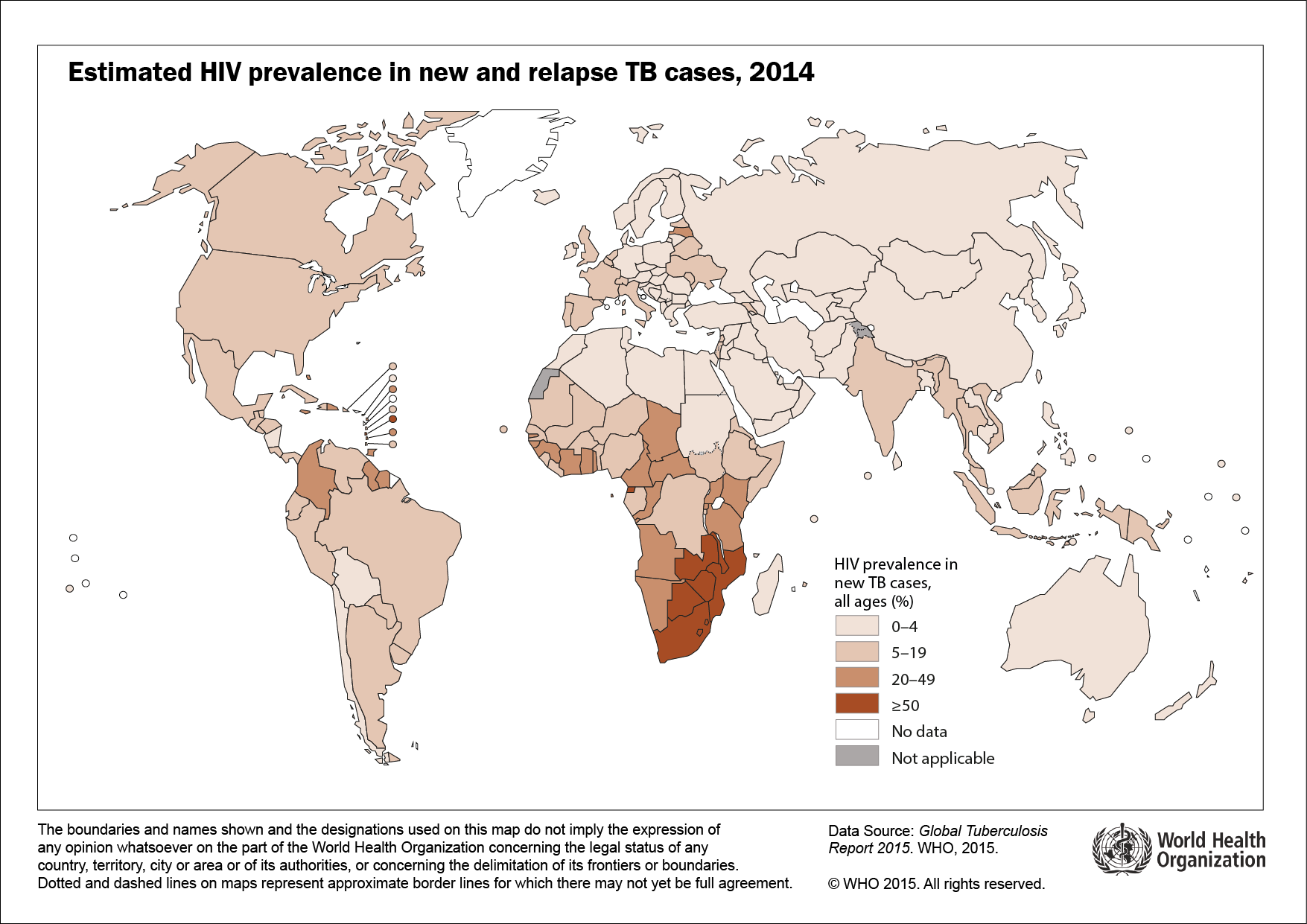
Parmi les 22 pays les plus touchés, c'est en Asie (Inde, Chine, Indonésie, Pakistan, Philippines, Vietnam, Thaïlande, Myanmar, Cambodge, Afghanistan) que le nombre de nouveaux cas est le plus important puis en Afrique subsaharienne (Nigeria, Afrique du Sud, Éthiopie, RD Congo, Kenya, Tanzanie, Ouganda, Mozambique) en raison notamment de l'impact de la prévalence importante de l'infection à VIH. En 2014, l'OMS estimait la proportion d'infection à VIH parmi le nombre de nouveaux cas de tuberculose (âgés de 15 à 49 ans) à 12 % dont 38% en Afrique, 11% aux Amériques, 9,8% en Europe et à moins de 5% dans les autres régions du monde. La tuberculose a été responsable de 400 000 décès chez des malades infectés par le VIH en 2014.
Prévalence estimée de l'infection par le VIH parmi les nouveaux cas et les rechutes de tuberculose (en %) en 2014, (OMS 2015)
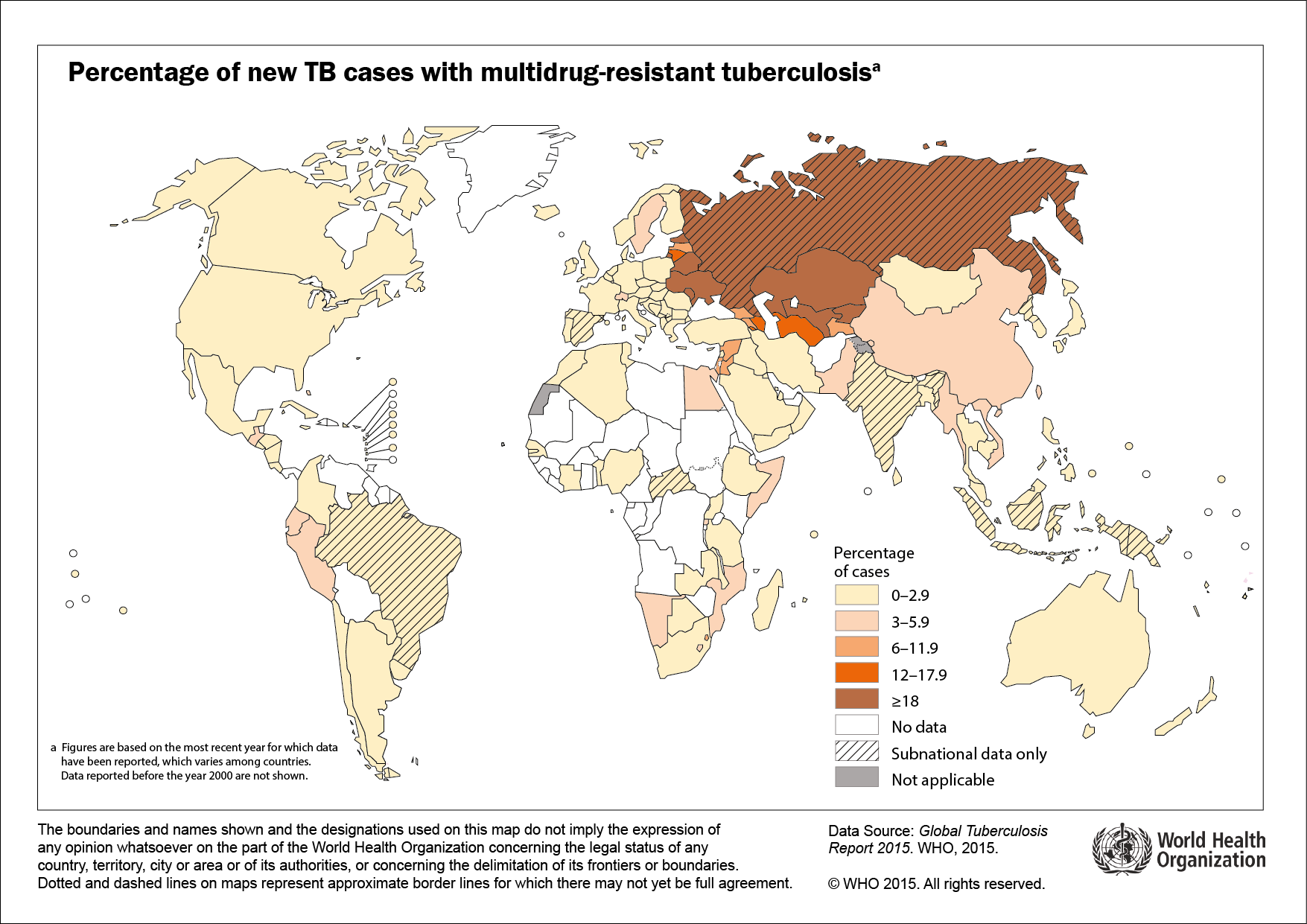
Les tuberculoses multi-résistantes (résistance à au moins l'isoniazide et à la rifampicine qui sont les deux antituberculeux majeurs), concerneraient, d'après les estimations, en moyenne 3,3% des cas pulmonaires BAAR positifs. Le nombre annuel de nouveaux cas de tuberculose multi-résistante est estimé à environ 300 000 cas avec plus de 190000 décès. Les taux les plus élevés se trouvent dans les pays de l'ex-URSS, en Inde et en Chine. (2). La tuberculose multi-résistante compromet le contrôle de la tuberculose compte-tenu des options thérapeutiques restreintes et de la nécessité de traitements longs et coûteux. Des cas de tuberculoses à bacilles ultra-résistants (MDR + résistant aux fluoroquinolones et au moins un aminoside) surviennent de plus en plus fréquemment dans le monde, réprésentent 9,7% des cas de MDR et touche 105 pays dans le monde.
Pourcentage de nouveaux cas de tuberculose à bacilles multirésistants (%) en 2014 (OMS, 2015).
 La tuberculose en France
La tuberculose en France
La tuberculose est une maladie à déclaration obligatoire depuis 1964 en France.
En France, le nombre de cas de tuberculose maladie déclarés était de 4934 cas en 2013, soit 7,5 cas pour 100.000. L'incidence de la tuberculose baisse régulièrement depuis 1972, à l'exception du début des années 1990.
Le taux de multirésistance (résistance à au moins l'isoniazide et la rifampicine) est de 80 cas (1,4 %) en 2011.
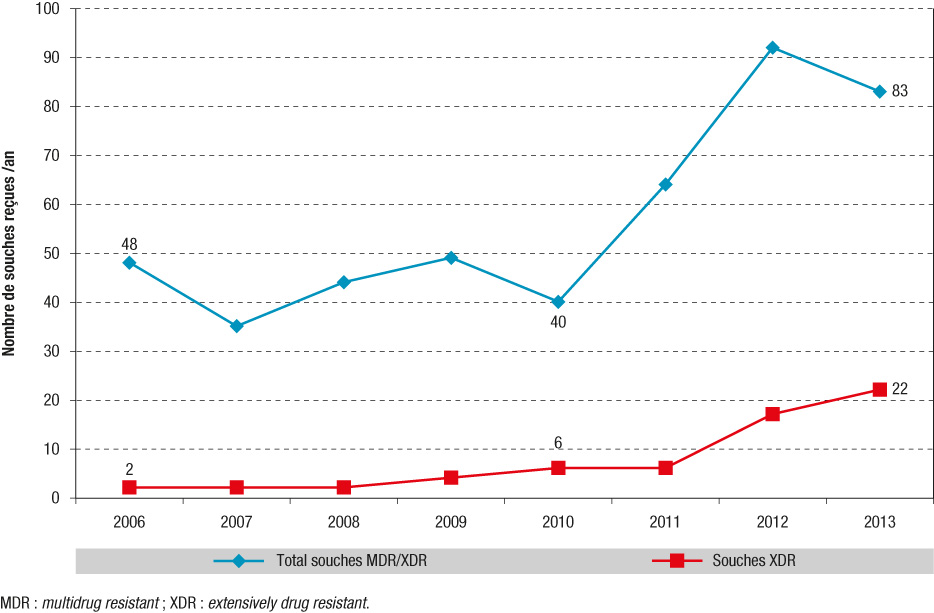
Il a ensuite augmenté du fait d'un afflux de malades issus d'Europe de l'Est dont plus de la moitié venait de Géorgie. L?augmentation de cas de tuberculose MDR observée en 2012 et 2013 s?accompagne également d?une augmentation des cas à bacilles XDR (22 en 2013 et 17 en 2012 contre 0 à 2cas jusqu?en 2008, et de 4 à 6 entre 2008 et 2011). Les données préliminaires de 2014 montrent une tendance à la poursuite de cette augmentation car, en décembre2014, le nombre de souches MDR reçues pour l?année était de plus de 100.
Nombre desouches detuberculose multirésistantes (MDR) etultrarésistantes (XDR) reçues auCentre national deréférence desmycobactéries etdelarésistance desmycobactéries auxantituberculeux (CNR-MyRMA), 2006-2013, France
La France est, aujourd'hui, considérée comme un pays à faible incidence de tuberculose avec cependant des incidences élevées dans certains groupes de population et dans certaines zones géographiques. La maladie touche principalement les sujets âgés, les populations en situation de précarité (SDF, personnes vivant en collectivité) et les migrants en provenance de régions comme l'Afrique subsaharienne où les prévalences de la tuberculose et de l'infection à VIH sont élevées. On trouve également des taux de déclaration plus élevés en Ile-de-France et en Guyane comparés aux autres régions françaises.
 Qu'en est-il de l'association VIH-tuberculose ?
Qu'en est-il de l'association VIH-tuberculose ?
Le VIH et la tuberculose, qui accélèrent mutuellement leur progression, forment une association meurtrière. Le VIH affaiblit le système immunitaire. Une personne positive pour le VIH qui est aussi infectée par le bacille a beaucoup plus de risques de contracter la tuberculose qu'une personne infectée par le bacille mais qui est négative pour le VIH.
La tuberculose est une cause majeure de mortalité chez les VIH-positifs. Elle est responsable de 13% environ des décès par SIDA dans le monde. En Afrique, le VIH est le principal déterminant de la hausse de l'incidence de la tuberculose observée ces dix dernières années.
Nombre de cas déclarés et taux de déclaration de tuberculose (pour 100 000 habitants), France entière, 2000-2013 (BEH 2015).
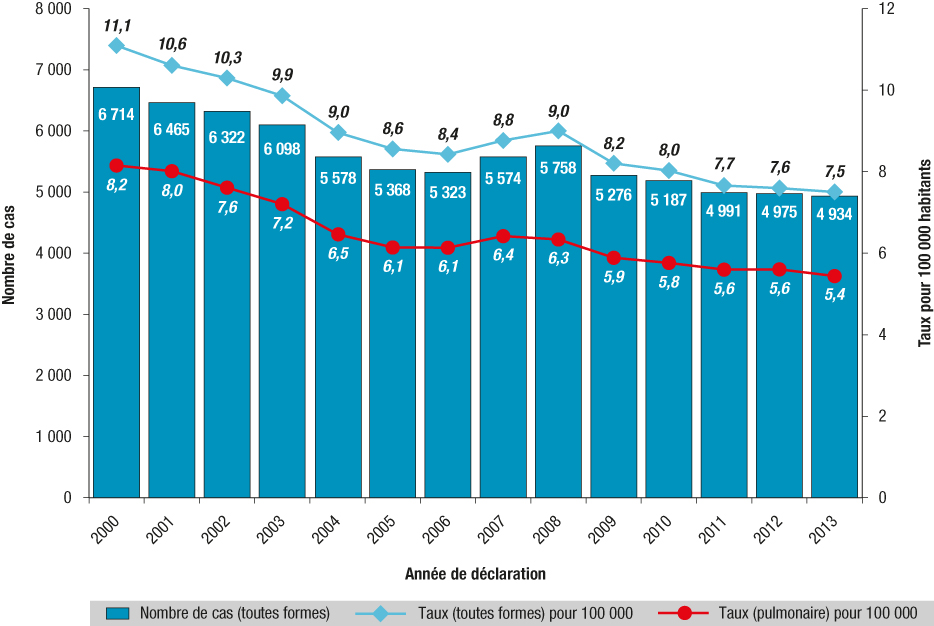
Source : InVS, déclaration obligatoire de tuberculose, INSEE, Estimations localisées de population
 Quels sont les signes cliniques ?
Quels sont les signes cliniques ?
Ils sont variables d'une personne à l'autre, mais en général on retrouve :
- une fièvre persistante
- un amaigrissement important
- une grande fatigue
- des sueurs nocturnes
- Les autres signes dépendent de la localisation de la maladie.
Tous les organes peuvent être touchés. En voici quelques exemples:
a) Localisation pulmonaire
(l'atteinte la plus fréquente)
Les symptômes sont en particulier:
- la toux,
- les crachats de sang (hémoptysie),
- l'essoufflement,
- les douleurs thoraciques.
Les malades atteints de tuberculose pulmonaire sont les plus contagieux.
b) Localisation pleurale
C'est la pleurésie tuberculeuse. Elle se caractérise par la présence de liquide dans la plèvre (= membrane qui entoure le poumon). Elle se manifeste par des douleurs, un essoufflement.
Il est nécessaire de faire une ponction pour évacuer ce liquide, mais aussi pour réaliser des prélèvements pour rechercher le bacille.
c) Localisations abdominale et génitale
La tuberculose peut toucher tous les viscères, comme le foie, la rate, l'intestin, les ganglions intra-abdominaux, les organes génitaux.
d) localisation ganglionnaire
Lorsque les ganglions sont atteints par le bacille, ils grossissent de manière anormale. Il faut les ponctionner ou les enlever pour les analyser, de manière à diagnostiquer la tuberculose.
Parfois ils se fistulisent à la peau (= du liquide purulent s'écoule du ganglion).
e) Localisation osseuse
L'atteinte osseuse peut se compliquer de fractures des os longs ou de tassements vertébraux. Il est donc nécessaire au moins en début du traitement d'immobiliser le membre ou le dos atteint.
En cas de tuberculose vertébrale (= Mal de Pott), le patient doit rester allongé et porter un corset rigide spécialement adapté. f) localisation péricardique. C'est l'atteinte du péricarde (= membrane qui entoure le coeur).
g) Localisation méningée et cérébrale
Les méninges sont les membranes qui entourent le cerveau. Cette localisation est très grave chez le petit enfant. Elle se manifeste au départ par des maux de tête puis des troubles de conscience.
Tous les organes peuvent être touchés, et plusieurs peuvent être atteints en même temps.
 Quels sont les examens médicaux à réaliser ?
Quels sont les examens médicaux à réaliser ?
Le médecin pourra faire le diagnostic grâce à des examens complémentaires :
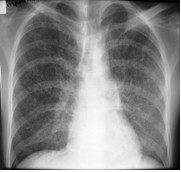
La radiographie thoracique qui permet de voir les lésions et d'en suivre l'évolution.
Toutefois, elle peut être encore normale au tout début de la maladie (aspect de foyer du sommet droit à gauche, aspect de miliaire tuberculeuse à droite).
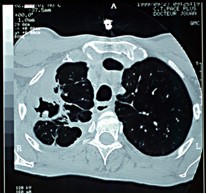
Le scanner thoracique permet d'être plus précis en établissant les rapports du foyer infectieux avec les vaisseaux et apprécier d'éventuels ganglions.
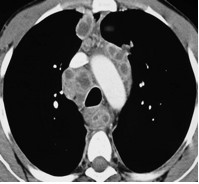
La recherche de bacille dans les expectorations
Si le patient n'arrive pas à cracher, il faut faire un prélèvement par tubage gastrique. Le tubage se fait le matin alors que le patient est encore au lit et qu'il n'a rien mangé ni bu depuis la veille. L'infirmière introduit un petit tube par une narine et le descend dans l'estomac pour aspirer les sécrétions bronchiques avalées pendant la nuit. Le recueil des expectorations ou des tubages est ensuite regardé au microscope et mis en culture.
La fibroscopie bronchique permet d'aller inspecter l'état des bronches grâce à une fibre optique. Le médecin peut en même temps faire des prélèvements à la recherche de bacille.
D'autres examens radiologiques peuvent être utiles selon la localisation:
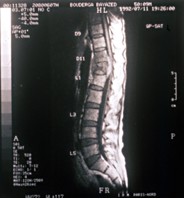
ex : IRM du rachis dorso-lombaire dans le mal de Pott.
La recherche de bacille peut aussi se faire à l'occasion d'autres prélèvements (urine, liquide céphalo-rachidien, ponction de plèvre, ponction d'abcès, biopsie osseuse, etc.).
La mise en culture et l'antibiogramme
Après avoir regardé les prélèvements au microscope pour détecter la présence ou non de bacille (= examen direct), le bactériologiste met les prélèvements en culture pour réaliser deux types d'examens:
- une identification exacte du bacille.
- un antibiogramme : cet examen permet de vérifier que les antibiotiques utilisés pour le traitement sont réellement efficaces sur le bacille.
Dans ce cas, le bacille est dit sensible au traitement.Dans le cas contraire, il est dit résistant. Ces examens nécessitent plusieurs semaines pour être réalisés.
Il existe, aujourd'hui, d'autres techniques permettant d'obtenir une identification et un antibiogramme plus rapidement.
 Quel est le traitement de la tuberculose ?
Quel est le traitement de la tuberculose ?
Le traitement repose sur la prise d'antibiotiques. Il est nécessaire de prendre plusieurs médicaments en même temps pour éviter que le bacille ne devienne résistant à l'un ou à l'autre.
Le traitement doit être suffisamment long pour éviter les rechutes. C'est pour cela qu'il ne faut jamais arrêter son traitement de soi-même. Même si un seul médicament est arrêté trop tôt, le traitement n'est plus assez efficace, et la tuberculose deviendra "résistante" c'est à dire beaucoup plus difficile à soigner.
Les médicaments doivent être pris ensemble en une seule prise par 24h, à jeun, tous les jours à la même heure.
Il y a 2 possibilités : soit prendre les médicaments le matin à jeun au réveil, soit en milieu de journée, mais toujours loin de toute prise alimentaire.
Au début, le médecin prescrit 3 ou 4 médicaments différents. Dans certains cas, ils peuvent être réunis en un seul, le Rifater.
Puis, au bout de deux mois ou plus, il est possible de diminuer le nombre de médicaments. En général, le traitement dure au moins 6 mois mais parfois beaucoup plus selon la gravité et la localisation de la maladie.
Le traitement curatif comprend l'administration quotidienne de :
- Isoniazide (Rimifon®): 3-5 mg/kg/j. 
- Rifampicine (Rifadine®): 10 mg/kg/j. 
- Pyrazinamide (Pirilène®): 20 mg/kg/j les 2 premiers mois. 
- Ethambutol (Myambutol®, Dexambutol®): 15 mg/kg/j les 2 premiers mois. 
La prescription d'une spécialité commerciale associant Rifampicine, Isoniazide, Ethambutol (Rifater®) puis d'une spécialité commerciale associant Rifampicine et Isoniazide (Rifinah®) simplifie les prises médicamenteuses et améliore l'obervance.
- Rifater® 
- Rifinah® 
 Quels sont les outils du dépistage et de prévention ?
Quels sont les outils du dépistage et de prévention ?
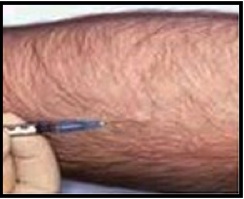
L'intra-dermo réaction (ou IDR).
L'IDR est un test de contrôle de la vaccination ou du contact avec le bacille.
Elle se pratique de la façon suivante :
- Une protéine du bacille (la tuberculine) est injectée dans la peau d'une personne infectée ou vaccinée.
- Une rougeur et/ou une induration peuvent se développer en 24 à 48 heures. Un diamètre supérieur à 5 mm pour cette induration est considéré comme positif.
- Si aucune réaction n'apparaît le test est négatif.
- Si une personne ayant été vaccinée par le B. C.G a un test de + 15mm, elle est suspecte d'avoir contracté la maladie et doit être vue par un médecin.
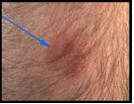
Étude de la sécrétion d'Interféron
2 tests existent actuellement en alternative à l'IDR: le Quantiféron-TB® et le T-Spot. TB®. Ils détectent la sécretion d'IFN induite par les protéines mycobactériennes sur sang total.
La direction générale de la santé a retenu 4 indications pour ce test pour le diagnostic de tuberculose infection-latente :
- enquête autour d'un cas, uniquement chez l'adulte (> 15 ans)
- professionnels de santé lors de leur embauche et pour ceux travaillant dans un service à risque.
- aider au diagnostic des formes extrapulmonaires de la tuberculose-maladie souvent difficiles à étiqueter.
- avant la mis en route d'un traitement par anti-TNF
Le B.C.G
C'est le vaccin contre la tuberculose. C'est un vaccin obligatoire en France, pour tous les enfants de 6 ans et plus (ou à leur entrée en collectivité : crèche, etc.). Il est préférable de vacciner les enfants le plus tôt possible.
Le BCG diminue de moitié le risque de contracter la tuberculose commune et évite les formes les plus graves (comme la tuberculose méningée).
Néanmoins, il arrive que des personnes vaccinées par le BCG attrapent la tuberculose.
Le vaccin est indiqué chez les voyageurs en zone de haute endémie (> 70/100.000 habitants) :
- le continent africain dans son ensemble ;
- le continent asiatique dans son ensemble, y compris les pays du Proche et du Moyen-Orient ;
- des pays d'Océanie : Kiribati (340/100.000 population), îles Marshall (312/100.000 population), Papouasie Nouvelle-Guinée (237/100.000 population), états fédérés de Micronésie (119/100.000 population), Tuvalu (166/100.000 population) et îles Solomon (80/100.000 population).
- les pays d'Amérique Centrale et du Sud ;
- les pays d'Europe Centrale et de l'Est y compris les pays de l'ex-URSS et, dans l'Union européenne, la Bulgarie, l'Estonie, la Hongrie, la Lettonie, la Lituanie, la Pologne, le Portugal et la Roumanie.
 Quel est le pronostic de cette maladie ?
Quel est le pronostic de cette maladie ?
Si la maladie est traitée tout au début de son évolution et si le traitement est pris correctement, la guérison survient dans tous les cas sans séquelles.
Le bacille détruit l'organisme progressivement et si le traitement est mis en route tard dans l'évolution, il risque de persister des destructions irréparables bien que le bacille soit tué. On voit ainsi des patients atteints d'insuffisance respiratoire chronique ou porteurs de déformations osseuses.
Si le traitement est mal pris (non à jeun, ou arrêté trop tôt), la tuberculose risque fortement de rechuter. Dans ce cas, il est possible que le bacille devienne résistant, c'est à dire que les médicaments habituels deviennent inefficaces. Il faut alors trouver d'autres traitements plus longs et plus compliqués.
 RÉFÉRENCES
RÉFÉRENCES
- OMS. http://www.who.int/topics/tuberculosis/fr/
- Sanatorium du Centre Médical de Bligny.
- CMIT. Manuel de Maladies Infectieuses et Tropicales. Pilly 2010 Haute Autorité de Santé. http://www.has-sante.fr/portail/jcms/c_482999/ald-n29-tuberculose-active
- Recommandations sanitaires pour les voyageurs. BEH n° 21-22 du 9 juin 2015.
- L'épidémiologie de la tuberculose en France en 2013. BEH N° 9-10, 2015
- Pilly E. Maladies infectieuses et tropicales. 25e édition 2016.
- CNR-MyRMA. Résistance aux antituberculeux en France en 2013. Bull Epidémiol Hebd. 2015;(9-10):172-4.

